Анафилаксия

Анафилаксия – это тяжелая, угрожающая жизни системная реакция гиперчувствительности, характеризующаяся быстрым началом проявлений со стороны дыхательных путей или гемодинамики, может сопровождаться изменениями со стороны кожи или слизистых. Анафилаксия – более широкое понятие, чем анафилактический шок.
Клинический протокол Республики Беларусь
Степени анафилаксии
Клинические критерии установления диагноза анафилаксии
- Острое начало (минуты - часы) с вовлечением кожи и (или) слизистых (генерализованная крапивница, зуд или гиперемия; отек губ, языка, язычка) + один из следующих симптомов:
- респираторные (одышка, свистящее дыхание, стридор, бронхоспазм);
- гемодинамические (снижение артериального давления, синкопальное состояние
- Два или более симптома после воздействия потенциального для пациента аллергена (минуты - часы):
- вовлечение кожи и (или) слизистых (генерализованная крапивница, зуд или гиперемия, отек губ, языка, язычка);
- респираторные (одышка, свистящее дыхание, стридор, бронхоспазм);
- гемодинамические (снижение артериального давления, синкопальное состояние);
- при пищевой аллергии ‒ желудочно-кишечные симптомы (схваткообразная боль в животе, тошнота, рвота).
- Гипотензия после воздействия известного аллергена (минуты - часы).
Схема лечения
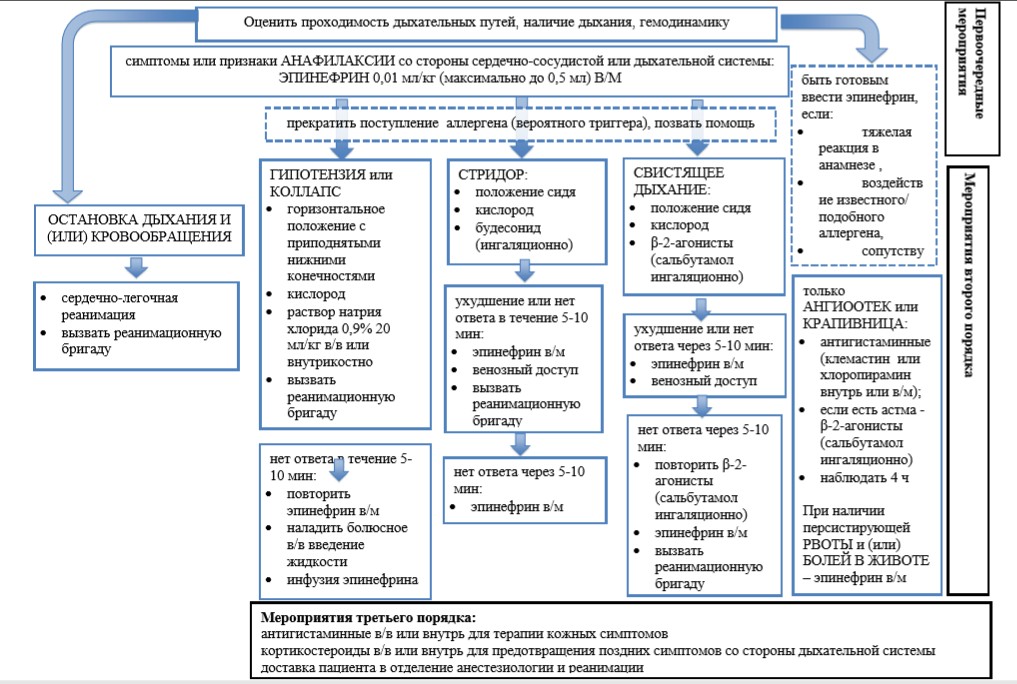
Мероприятия первого порядка
- Оценка проходимости дыхательных путей, наличия и адекватности дыхания, гемодинамики, уровня сознания, состояния кожных покровов;
- Немедленное введение раствора эпинефрина (в 1 мл – 1,8 мг) внутримышечно в середину передне-латеральной поверхности бедра ‒ взрослым 0,3-0,5 мл раствора эпинефрина (0,01 мл/кг, максимально 0,5 мл), детям - 0,05 мл/кг (максимально 0,3 мл), новорожденным – 0,01 мл/кг.
- Прекращение поступления предполагаемого аллергена в организм;
- Позвать помощь.
- Если лекарственное средство вводилось внутривенно, важно сохранение венозного доступа.
- При наличии венозного доступа эпинефрин вводят внутривенно в дозе 0,3-0,5 мл в разведении до 20 мл раствора натрия хлорида 0,9%.
Мероприятия второго порядка
- При остановке дыхания и (или) кровообращения проводят СЛР и вызывают реанимационную бригаду.
- При гипотензии или коллапсе обеспечивают:
- положение пациента на спине с приподнятыми нижними конечностями;
- подачу увлажненного кислорода (при наличии) через лицевую маску или воздуховод со скоростью 6–8 л/мин;
- введение раствора хлорида натрия 0,9 % внутривенно или внутрикостно (до 20 мл/кг);
- вызов реанимационной бригады.
При отсутствии ответа в течение 5 - 10 минут:
- повторное введение эпинефрина в указанной выше дозировке в/м или внутривенно
- наладить внутривенное введение растворов.
- При стридоре (нарушение вдоха) обеспечивают:
- сидячее положение пациента;
- подачу увлажненного кислорода (при наличии) через лицевую маску или воздуховод со скоростью 6 - 8 л/мин;
- будесонид ингаляционно (1-2 вдоха).
При отсутствии ответа на терапию в течение 5-10 минут:
- повторное введение эпинефрина в указанной ранее дозировке в/м или внутривенно;
- венозный доступ;
- вызов реанимационной бригады.
- При бронхоспазме (свистящее дыхание, затрудненный выдох) обеспечивают:
- сидячее положение пациента;
- подачу увлажненного кислорода (при наличии) через лицевую маску или воздуховод со скоростью 6-8 л/мин;
- ингаляции β2-агонистов - сальбутамол 100 мкг дозирующий аэрозольный ингалятор (1-2 дозы) или через небулайзер 2,5 мг/3 мл.
При отсутствии ответа на терапию в течение 5 - 10 минут:
- повторное введение эпинефрина в указанной выше дозировке в/м или внутривенно;
- венозный доступ.
При отсутствии ответа на терапию в течение 5 - 10 минут:
- повторные ингаляции β2-агонистов - сальбутамол 100 мкг дозирующий аэрозольный ингалятор (1-2 дозы) или через небулайзер 2,5 мг/3 мл;
- повторное введение эпинефрина в указанной выше дозировке в/м или внутривенно;
- вызов реанимационной бригады.
Мероприятия третьего порядка
- введение кортикостероидов (для предотвращения поздних симптомов анафилаксии) ‒ преднизолон 90 - 120 мг (детям 2 - 5 мг/кг) в/м или в/в или внутрь;
- введение антигистаминных лекарственных средств для терапии кожных симптомов (крапивница, ангиоотек) в/м клемастин 2 мг или хлоропирамин 20 мг или дифенгидрамин 25 - 50 мг в/м или в/в или внутрь;
- доставку пациента в отделение анестезиологии и реанимации ближайшей организации здравоохранения, с госпитализацией минуя приемное отделение.
Схема терапии
Лабораторная диагностика
Анализ крови на сывороточную триптазу (через 1–4 ч после возникновения анафилактической реакции). Значимое повышение уровня триптазы - более 25 мкг/л.
Для определения уровня триптазы необходимо осуществить забор крови однократно (через 1–2 ч после возникновения симптомов) или трёхкратно (в идеале): так быстро, как возможно; через 1–2 ч, через 24 ч после начала симптомов или при выписке (для определения фонового уровня триптазы, так как у некоторых людей она исходно повышена).
Анализ будет готов в лучшем случае через 30 - 60 минут, а к этому времени необходимая терапия должна быть проведена. Возможно, такая диагностика будет полезна для ретроспективных исследований, но точно не для выбора тактики лечения.